Informativa diabete - medleg
Menu principale:
Informativa diabete
DIABETE MELLITO E GRAVIDANZA
Il diabete mellito rappresenta un insieme di patologie metaboliche, eziologicamente e clinicamente eterogenee, caratterizzate da iperglicemia.
Classificazione etiologica del diabete mellito
Diabete tipo 1 – E’ causato da una carenza insulinica assoluta. Può comparire in ogni età pur essendo più frequente in età infantile o giovanile.
Diabete tipo 2 – E’ causato da un deficit parziale di secrezione insulinica, che in genere progredisce nel tempo. Può comparire in ogni età ma è più frequente in età adulta dopo i 40 anni.
Fra i fattori ambientali che contribuiscono all’insorgenza della malattia il più importante è l’obesità.
Diabete gestazionale – Diabete diagnosticato in gravidanza (GDM), che non è un diabete manifesto. E’ causato da difetti funzionali analoghi a quelli del diabete tipo 2; viene diagnosticato per la prima volta in gravidanza (generalmente nel secondo o terzo trimestre) e in genere regredisce dopo il parto per poi ripresentarsi, spesso a distanza, preferenzialmente con le caratteristiche del diabete tipo 2. Il GDM è la più frequente complicanza della gravidanza, presentandosi in una percentuale che va dal 2% al 14% a seconda degli studi (NICE 2008). La prevalenza è più alta in alcuni gruppi etnici ed è influenzata dai criteri diagnostici adottati
Altri tipi di diabete
-
-
-
-
Il diabete mellito complica circa il 3% delle gravidanze, con un’espressione di tipo gestazionale (GDM) nel 90% dei casi e, nel 10% come diabete manifesto.
L’inizio della gravidanza comporta un miglioramento del diabete ed una riduzione del fabbisogno insulinico. Dal secondo trimestre si osserva al contrario un aumento, continuo e progressivo del fabbisogno insulinico, fino al termine della gravidanza. La retinopatia diabetica può aggravarsi durante la gravidanza, mentre la nefropatia diabetica difficilmente peggiora in gravidanza, ma rappresenta un fattore di rischio per l’insorgenza di preeclampsia, ritardo di crescita intrauterino e parto pretermine.
Le paziente diabetiche hanno un aumentato rischio di:
1) Malformazioni fetali: l’incidenza di malformazioni nella gravida diabetica è del 6-
L’influenza dell’iperglicemia sull’embriogenesi si verifica all’inizio della gravidanza, tra la 6a-
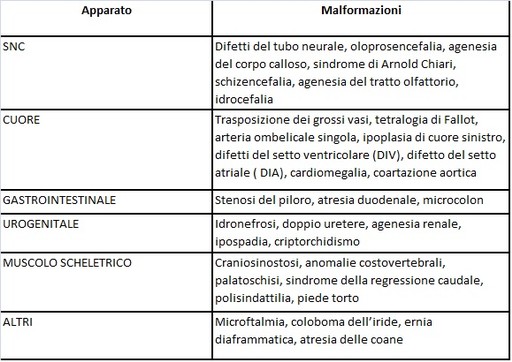
2) Macrosomia: incidenza del 15-
3) Traumi di parto: la macrosomia determina una maggiore incidenza di distocia di spalla, frattura della clavicola, frattura dell’omero, lesione del plesso brachiale, lesione del nervo faciale, traumi addominali, emorragie oculari con conseguente aumentata incidenza di asfissia perinatale e danno neurologico. Per tale motivo è anche più alta l’incidenza di parto mediante taglio cesareo.
Le complicanze appena menzionate non sono prevedibili durante la gravidanza con nessun esame clinico e/o strumentale
4) Distress respiratorio: è più alta nei feti nati da madri diabetiche l’incidenza di distress respiratorio (1,5-
5) Polidramnios: l’incidenza nelle gravide diabetiche è del 3-
6) Aborto e morte endouterina fetale: sembrerebbe che uno scarso controllo della malattia in periodo preconcezionale e nei primi mesi di gravidanza si accompagni ad un tasso d’aborto quasi doppio del normale. La morte endouterina del feto, che può verificarsi in qualsiasi momento, non è prevedibile con l’ecografia anche se corredata da flussimetria fetale e valutazione biometrica.
7) Ritardo di crescita intrauterino: l’altra faccia della patologia diabetica è la vasculopatia; in un numero limitato di casi, piuttosto che l’incremento ponderale fetale (forma di diabete dismetabolica), si verifica un ispessimento della membrana dei villi coriali e sclerosi dei vasi pelvici, delle arterie uterine ed ovariche con conseguente ipoafflusso di sangue al feto con ipossia cronica;
8) Anomalie cardiache fetali: tra le malformazioni sono soprattutto quelle cardiologiche a prevalere. L’incidenza di cardiopatie è 5 volte superiore nei feti di gravide diabetiche rispetto alla popolazione generale. Il 40% di quelli che sviluppano una cardiopatia sviluppa una cardiomiopatia ipertrofica. Un’altra cardiopatia frequentemente associata al diabete è la coartazione aortica. Questa è una cardiopatia non diagnosticabile in utero, ma è possibile solo riconoscere dei segni che permettono al clinico di porre il sospetto, che va sempre confermato dopo la nascita. Trattasi quasi sempre di patologie cardiache evolutive (comparsa tardiva dopo quadri di normalità).
9) Altra patologia piuttosto tipica della gravidanza complicata da diabete è l’agenesia del sacro con tutto lo spettro di anomalie ad essa associata e con gradi differenti di gravità.
Molte malformazioni fetali hanno bassa accuratezza diagnostica e in particolare nel III trimestre è opportuno eseguire ecocardiografia fetale e presentare particolare attenzione all'arco aortico e alla contrattilità miocardica.
I professionisti devono informare le donne in gravidanza che:
• nella maggioranza delle donne il diabete gestazionale viene controllato da modifiche della dieta e dall’attività fisica
• se dieta e attività fisica non sono sufficienti per controllare il diabete gestazionale, è necessario assumere insulina; questa condizione si verifica in una percentuale compresa fra il 10% e il 20% delle donne affette dalla patologia
• se il diabete gestazionale non viene controllato, c’è il rischio di un’aumentata frequenza di complicazioni della gravidanza e del parto, come pre-
• la diagnosi di diabete gestazionale è associata a un potenziale incremento negli interventi di monitoraggio e assistenziali in gravidanza e durante il parto.
• È utile che la gravida diabetica esegua consulenza dal diabetologo anche più volte durante la gestazione. L’andamento della glicemia, infatti, risulta poco costante nei tre trimestri di gravidanza tanto da richiedere aggiustamenti nel dosaggio dei farmaci da somministrare nei diversi periodi di gestazione
• E’ necessaria la consulenza del neonatologo per stabilire, insieme agli specialisti che hanno in cura la paziente, il timing e le modalità del parto