Informativa ecocardiografia fetale - medleg
Menu principale:
Informativa ecocardiografia fetale
Nota informativa per i genitori sul ruolo dell’ecocardiografia fetale
Le cardiopatie congenite hanno una prevalenza di 5-
Per tale motivo negli ultimi 15 anni grande interesse del mondo scientifico è stato rivolto allo studio prenatale del cuore fetale allo scopo di ridurre la mortalità e la morbilità neonatale per le cardiopatie; infatti è ormai dato certo che la diagnosi prenatale di molte cardiopatie congenite migliora sensibilmente l’outcome neonatale.
Nel contempo, proprio l’esame ecografico del cuore fetale, nonostante i progressi delle conoscenze scientifiche ed il miglioramento delle apparecchiature in dotazione, resta complesso e ricco di difficoltà diagnostiche ed interpretative.
Nostro scopo è rendere in maniera chiara ed esaustiva i vantaggi ed i limiti dell’ecografia prenatale nel campo della cardiologia fetale.
Lo studio del cuore fetale viene eseguito preferibilmente tra 19 e 22 settimane in concomitanza dell’ecografia del secondo trimestre. Infatti anche per il cuore, come per gli altri organi, tale periodo di gestazione rappresenta il migliore momento per il riconoscimento della gran parte delle anomalie del cuore.
Classificazione delle cardiopatie congenite
Le malattie congenite del cuore si distinguono in maggiori e minori. Si intendono maggiori quelle per le quali è richiesto in intervento chirurgico correttivo post-
A loro volta, tra i difetti maggiori distinguiamo
-
-
-
-
Tra le cause di molti difetti cardiaci, possiamo riconoscere una base multifattoriale nel 75% dei casi (si tratta di interazioni genetico-
Si sottolinea che le sindromi genetiche potenzialmente associate a cardiopatie congenite sono migliaia e che la diagnosi prenatale è possibile solo per quelle poche per le quali è stato identificato il gene responsabile dell’anomalia.
Indicazioni all’ecocardiografia
Le indicazioni principali per l’esecuzione dell’ecocardiografia fetale sono:
1) malformazione extracardiaca rilevata all’esame ecografico di routine
2) familiarità per cardiopatia congenita, soprattutto se ne è affetto un precedente figlio
3) sospetto di una cromosomopatia o di una malattia genetica associata a cardiopatia; recentemente, con lo studio della translucenza nucale, tale aspetto ha trovato sempre maggiore indicazione all’esame del cuore fetale
4) patologia materna associata a maggiore rischio di:
a) cardiopatia congenita fetale come il diabete mellito o la fenilchetonuria
b) aritmia come le patologie su base immunitaria tra cui si menziona il LES
5) sospetto di cardiopatia e/o di aritmia fetale all’esame di routine
6) sindrome trasfusotrasfusore in gravidanze gemellari monocoriali biamniotiche
7) infezioni congenite (Rosolia, Cytomegalovirus, Coxackievirus, Parvovirus)
8) esposizione della madre ad agenti teratogeni potenzialmente in grado di determinare cardiopatia nel feto
9) Rh-
10) Pre-
11) Gravidanza ottenuta con tecniche di fertilizzazione assistita quali ICSI,FIVET
Si sottolinea in particolare che nelle madri diabetiche l’incidenza di cardiopatie congenite fetali è di 5 volte superiore rispetto alla popolazione generale. Le più comuni anomalie sono.
-
-
-
Oggi, sempre più spesso, l’ecocardiografia fetale viene eseguita senza un’indicazione specifica. La possibile spiegazione sta nel fatto che le cardiopatie congenite sono molto più frequenti nella popolazione non rischio.
E’ ben nota l’associazione tra anomalie congenite del cuore e alterazioni dell’assetto cromosomico. La tabella qui esposta riassume le più comuni associazioni tra dette anomalie.
Cardiopatie congenite e cromosomopatie 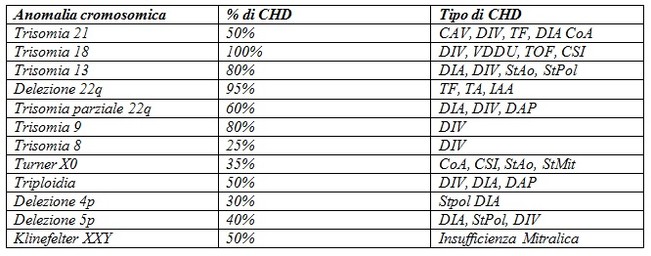
CAV: canale atrioventricolare; DIV: difetto del setto ventricolare; TF: tetralogia di Fallot; DIA: difetto del setto atriale; CoA: coartazione aortica; VDDU:ventricolo destro a doppia uscita; CSI:cuore sinistro ipoplasico; StAo: stenosi aortica; StPol: stenosi della polmonare; IAA:interruzione dell’arco aortico; TA: tronco arterioso; DAP: dotto arterioso pervio; StMit:stenosi della mitrale
Nei nati vivi con cardiopatie congenite, l’incidenza di cromosomopatie è di circa il 10%.
Per quanto riguarda il rischio di ricorrenza di anomalia cardiaca congenita, si ricorda che:
-
-
-
-
-
In linea di massima lo studio prevede una serie di sezioni cardiache quali:
-
-
-
-
-
-
Le valutazioni fondamentali sono:
-
-
-
-
-
-
-
-
-
Limiti generali dell’esame.
Elenchiamo una serie di fattori limitanti la capacità diagnostica dell’esame ecografico, indipendenti dalla difficoltà insita nell’esame stesso.
-
-
-
-
-
-
-
-
Nella valutazione delle strutture suddette, oltre al fondamentale studio in B-
Si riporta una tabella riassuntiva sulla capacità dell’ecografia di diagnosticare le cardiopatie congenite mediante esame ecocardiografico nella popolazione non a rischio. Tale tabella è il risultato degli studi più recenti e più significativi, eseguiti nei migliori centri mondiali di diagnosi prenatale. Riferimento molto significativo riportato in tabella è studio molto ampio su circa 30.000 gravidanze condotte in un centro di eccellenza.
Tabella
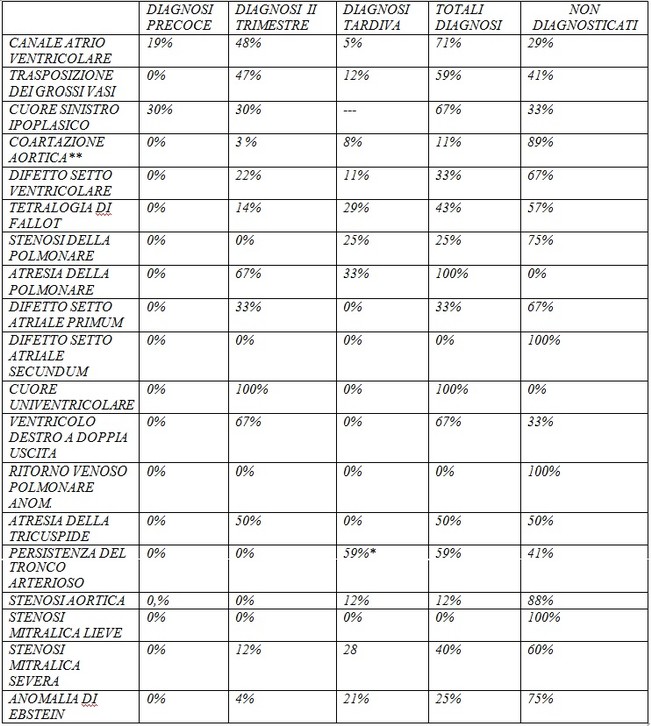
Si tenga inoltre presente che per molte patologie in oggetto, la capacità diagnostica dell’ecografia risulta molto elevata per diversi motivi:
-
-