Informativa gravidanza gemellare - medleg
Menu principale:
Informativa gravidanza gemellare
Gravidanza gemellare
Prima di esporre queste brevi note sulla gravidanza gemellare, è importante che la coppia sia a conoscenza del fatto che la gemellarità, nel genere umano, a differenza della gravidanza singola, non è una condizione fisiologica; questo vale anche per la gemellarità spontanea (cioè non quella frutto di tecniche di fecondazione assistita); essa è una condizione al di fuori della norma che richiede una capacità di adattamento dell’organismo materno ben al di sopra della norma e con una serie di complicanze sia sul versante materno che su quello fetale che di qui a poco verranno spiegate.
Note introduttive
Incidenza
I gemelli si riscontrano nello 1-
in disaccordo con il calo della natalita’ che si ripercuote soprattutto sui primi figli il tasso di incidenza di nascite gemellari è aumentato per il ricorso alle tecniche di PMA e per l’età materna aumentata .
Rispetto ai decenni precedenti si è avuto un incremento che oscilla tra il 100% ed il 179%
Si tratta digravidanze ad alto rischio di morbidità e mortalità con un tasso di nati morti del 12/1000 per le bigemine e di 31/1000 per le trigemine rispetto al 5/1000 delle gravidanze singole. Il 65% dei feti morti sono feti pretermine a causa del tasso di parto pretermine che sotto le 37 settimane si attesta sul 60%.
In linea generale le gravidanze gemellari si distinguono in base al:
1) numero di feti; gravidanza gemellare, trigemina, quadrigemina, pentagemina
2) numero degli zigoti ; monozigotiche, bizigotiche, multizigotiche
3) Numero degli involucri coriali; monocoriali, bicoriali, multicoriali
4) Numero dei sacchi amniotici; monoamniotiche, biamniotiche, multiamniotiche
Quella derivante da due ovociti distinti fecondati da due spermatozoi; è detta dizigotica
quella derivante da un ovocita ed uno spermatozoo; lo zigote, nei primi giorni di sviluppo, si divide; è detta monozigotica
Come vedremo in seguito tale differenza è fondamentale ai fini del buon andamento della gravidanza
Circa il 66% sono di zigotiche e il 33% monozigotiche
Le gravidanza dizigotiche sono sempre bicoriali biamniotiche: ci sono cioè due placente e due sacchi amniotici distinti e separati.
Le gravidanze monozigotiche possono essere:
con due placente e due sacchi (bicoriali biamiotiche), queste rappresentano un terzo delle gravidanze monocoriali
con una placenta e due sacchi (monocoriali biamniotiche)
con una placenta e un sacco (monocoriali monoamniotiche), rappresentano l 1% delle gravidanze monocoriali.
possono dar luogo a gemelli congiunti (sono quelle in cui i gemelli hanno alcune parti dei rispettivi corpi fusi tra loro).
Riassumendo la divisione dello zigote nelle gravidanze derivanti da un ovocita ed uno spermatozoo segue lo schema riportato:
Entro 3 giorni quando lo zigote è allo stadio di morula: bicoriale biamniotica
Tra il 4° ed il 7° giorno quando lo zigote è allo stadio di blastocisti: monocoriale biamniotica
Tra l 8° ed il 10° giorno durante la fase di impianto : monocoriale monoamniotica
Dopo il 10° giorno: gemelli congiunti (<1%)
Poiché alcune gravidanze monozigotiche sono bicoriali si deduce che le monocoriali sono poco più del 20% di tutte le gravidanze gemellari
Diagnosi di zigosità corionicità e amnionicità
Come accennato la differenza in termini prognostici dei vari tipi di gemellarità cambia in maniera sostanziale.
L’ecografia del I trimestre è di fondamentale importanza e permette di stabilire
• Corionicità (uno o due placente)
• Amnioticità ( uno o due sacchi)
• Epoca gestazionale attraverso la misurazione del CRL quando la misura è tra 45-
• Determinazione del labeling ( posizione ) fetale
Tale diagnosi dipende da numerosi fattori
Epoca di amenorrea (è più facile entro le 10 settimane; poi diventa sempre più difficile).
Apparecchiatura ecografica utilizzata (migliore è l’ecografo, più facile è la diagnosi)
Pannicolo adiposo materno (nelle donne obese la diagnosi è sempre più difficile)
La diagnosi ecografica di corionicità raggiunge, in epoca adeguata, con apparecchiature avanzatissime e con pannicolo adiposo non esuberante, un’affidabilità del 95%
Screening nelle gravidanze gemellari
• Translucenza nucale: nelle gravidanze bicoriali la misurazione della NT associata all’età materna ha una sensibilità sovrapponibile alla gravidanza singola ( 75-
• Test combinato: la riduzione dell’efficacia del test combinato nella grav gemellare è legato alla difficile interpretazione della componente biochimica. Nelle gemellari la detection rate è del 86% con un rate di falsi positivi del 5%
Dna Fetale : L’affidabilità di questo test come per il test biochimico è ridotta sia nella grav monocoriale poiché la frazione di DNA dovrebbe essere maggiore rispetto alla grav singola ma anche nella grav bicoriale, dove il problema è rappresentato dal diverso contribuito che ciascun feto da in termini di frazione di DNA, senza dimenticare che nel momento in cui il test è positivo non si riesce a stabilire quale sia il feto affetto.
Screening invasivo: i test invasivi comportano maggiori rischi nei gemelli, indipendentemente dal tipo di approccio . Una meta-
Gestione della gravidanza gemellare
In una grav bicoriale biamniotica senza complicanze dovrebbero essere proposti controlli mensili. Nel I trimestre a 20 – 24-
In una grav monocoriale biamniotica un appuntamento nel I trimestre e poi a 16, 18, 20, 22, 24, 26, 28, 30, 32 and 34-
Ad ogni controllo ecografico dovrebbero essere valutati: biometria fetale , liquido amniotico, doppler arteria ombelicale, lunghezza della cervice. Discordanza nei PFS dovrebbe essere documentata in ogni controllo a partire dalle 20 settimane.
Nelle monocoriali dovrebbero essere valutati la velocità sull’arteria cerebrale media e il liquido amniotico
In più nelle monocoriali andrebbe eseguito l’ecocardio fetale
Complicazioni ostetriche associate alla gemellarità
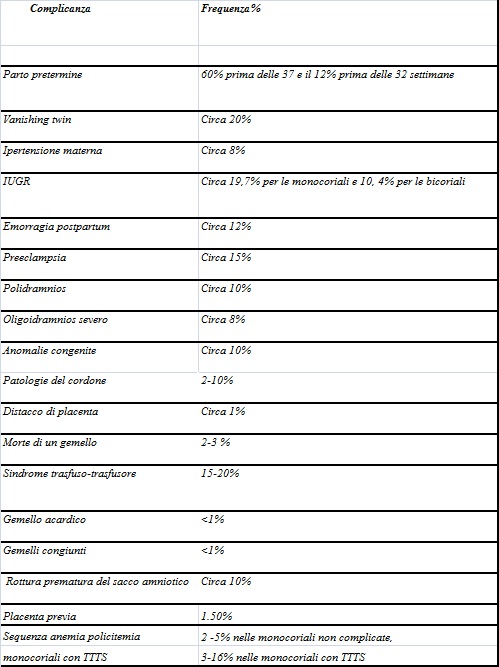
Anomalie della gravidanza gemellare
Prima di entrare nel merito delle anomalie delle gravidanze gemellari che il medico deve affrontare si precisa che le gravidanze monocoriali hanno in linea generale una prognosi peggiore in quanto:
-
-
anastomosi vascolari.
Anomalie malformative congenite
il rischio è in linea generale più elevato della gravidanza singola (1,2-
nella gravidanza dizigotica:il rischio è uguale alla gravidanza singola per ciascun feto (risulta pertanto doppio:uno per ogni feto)nella gravidanza monozigotica: risulta più elevata rispetto alle dizigotiche ed è elevatissima nelle monoamniotiche (una placenta ed un sacco). Inoltre in 1:25 bicoriali, 1: 15 mono bi e 1: 6 mono mono c’è un’anomalia coinvolgente un solo feto. Ciò determina la difficile decisione tra management conservativo e terminazione selettiva
Morte intrauterina di un gemello:
Circa il 14% (intervallo, 8-
Il fenomeno della "scomparsa" può verificarsi prima di 14 settimane di gestazione senza alcuna conseguenza per il feto rimanente e senza alcuna evidenza di gestazione multipla sulla successiva valutazione prenatale.
Nel II trimestre la morte intrauterina di un gemello
si verifica nel 2 % delle gravidanze bigemine;
si verifica nel 14-
nelle monocoriali è 3-
La morbilità e mortalità del “superstite” è condizionata dalla corionicità. Il 20% dei feti sopravvissuti in una monocoriale può sviluppare la morte o danno neurologico (necrosi cerebellare; idrocefalia; idroanencefalia; infarto cerebrale; microcefalia; poroencefalia; quadriplegia spastica) ed extraneurologico ( atresia intestinale;necrosi renale; necrosi polmonare; infarto epatico e splenico)
Cosa fare se si verifica la morte di uno dei gemelli nel II trimestre?
Gravidanza bicoriale, meno di 37 settimane: attesa
Gravidanza bicoriale, più di 37 settimane: espletamento del parto
Gravidanza monocoriale:più di 37 settimane:espletamento del parto
Discutere con i genitori se l’epoca è inferiore alle 37 settimane spiegando i rischi ed i benefici ricordando che:
Se la morte del gemello è avvenuta nel II trimestre e si decide, in base all’epoca, di attendere per il parto, il potenziale danno neurologico e/o extraneurologico può manifestarsi anche diverse settimane dopo la morte del co-
Anomalie specifiche della gravidanza gemellare monocoriale
SINDROME TRASFUSO-
E’ una condizione particolare, tipica della monocorialità, in cui un feto cresce a discapito del co-
Si verifica in quanto vi è un flusso unidirezionale, a livello dell’unica placenta, per la presenza di comunicazioni vascolari non bilanciate
Squilibrio emodinamico: trasfusione da un feto all’altro
Incidenza del 15-
-
Anemico, ipoteso,ipovolemico
ridotta crescita-
FETO RICEVENTE
Policitemico, iperteso, ipervolemico
Peso > di almeno il 20% rispetto al donatore-
Possibile cardiomegalia con ipertofia miocardica
Scompenso cardiaco, idrope
Possibilità di un travaglio precoce per il polidramnios
CARATTERISTICHE DELLA SINDROME TRASFUSO-
Può insorgere in qualunque epoca gestazionale
Più frequente tra la 16° e la 25°settimana
Più precoce è l’insorgenza peggiore è la prognosi
Può avere decorso acuto (raro) o cronico (più frequente)
Nelle forme croniche l’evoluzione del quadro ecografico avviene nell’arco di diverse settimane
Nei casi di anidramnios completo il gemello donatore appare completamente adeso alla parete uterina (stuck twin)
PROGNOSI:
Forme ad esordio precoce e/o con stuck fetus:
mortalità > al 70%
morbilità elevata (possibilità di lesioni cerebrali anche in caso di sopravvivenza di entrambi)
Prognosi migliore nei casi ad esordio tardivo (III trimestre)
OPZIONI TERAPEUTICHE
Attesa se vi sono le condizioni
Terapia medica: Indometacina
Digossina
Terapia invasiva: Amnioriduzione
Settostomia amniotica
Feticidio selettivo
Coagulazione delle anastomosi placentari
Pertanto è utile eseguire un consulto con quelle strutture specializzate nel trattamento della sindrome trasfuso-
Le anastomosi e l’angioarchitettura placentare delle gravidanze monocoriali possono essere responsabili di due ulteriori quadri patologici di estrema severità come la sequenza TRAP e la sequenza TAP.
Nella prima un gemello definito pompa attraverso una circolazione a flusso retrogrado provvede alla vascolarizzazione di un gemello privo di strutture cardiache e pertanto definito “acardio” con conseguente sviluppo di scompenso cardiaco e predisposizione a polidramnios e idrope.
Nella seconda che può insorgere spontaneamente o dopo laser per TTTS vi è anemia nel gemello donatore e policitemia nel gemello ricevente senza segni di poli/oligoidramnios
Il ritardo di crescita nella gravidanza gemellare
Si tratta di un capitolo particolare quando ci riferiamo alla gemellarità.
Definiamo un ritardo crescita quando la biometria fetale è inferiore al 10° percentile . Tale evenienza è molto frequente nelle gravidanze gemellari fisiologiche con un’incidenza del 25-
Può interessare uno o entrambi i gemelli
Si tratta di un capitolo molto delicato in quanto può dipendere da:
Un difetto di placentazione
Una sindrome trasfuso-
Una malformazione fetale
Generalmente la crescita di ciascun gemello risulta uguale ad feto di gravidanza singola fino alla 26-
Le gravidanze monocoriali sono complicate da FGR circa 2 volte in più della gravidanze bicoriale . A ciò si associa una maggior incidenza di mortalità perinatale con un tasso di 75.1/1000 vs 33/1000
Negli anni recenti si è soliti parlare di Ritardo di crescita selettivo qualora si riscontra un EFW <10° centile in uno dei gemelli con una discordanza del 25% tra i EFW dei due feti.
Tale processo è dovuto ad una discordanza nella condivisione placentare, ad una riduzione della massa placentare totale, ed a connessioni più strette con la circolazione fetale attraverso anastomosi artero arteriose più larghe.
E’ un evento molto complesso in quanto la morte di un gemello è associata a un rischio del 15% di morte e 25% di danno neurologico per l’altro feto.
Il mangement prevede : la coagulazione laser , la riduzione selettiva quando il management di attesa comporta un rischio elevato di morte del feto più piccolo , la terminazione dell’intera gravidanza
.
Discordanza biometrica nel primo trimestre, tra 7 e 14 settimane, nelle gravidanza bicoriali
E’ un argomento molto dibattuto, ma è importante informare la gestante che anche nella gravidanza bicoriale la differenza biometrica iniziale è associata ad eventi avversi.
Per la maggior parte degli Autori, si parla di discordanza se la differenza è superiore allo 11%. Il calcolo si esegue così:
CRL feto grande – CRL feto piccolo/ CRL feto grande X 100.
I dati
Si riscontra in circa il 3-
-
-
-
-
-
Per tale motivo, in presenza di una discrepanza tra i CRL osservato tra 11 e 14 settimane, riteniamo utile eseguire:
-
-
-
In una gravidanza monocoriale monoamniotica la discordanza di CRL può rappresentare un fattore di rischio per lo sviluppo di TTTS.
Complicanze materne della gemellarità
Poiché abbiamo esordito affermando che la gemellarità non è una condizione di normalità, risulta che anche sul versante materno si possano verificare una serie di complicanze maggiori rispetto alla gravidanza singola.
-
-
-
-
-
La gravidanza gemellare ed il parto
La gravidanza nella gemellarità difficilmente supera la 38° settimana di gestazione; L’epoca media del parto per la bicoriale biamniotica è 36-
Gravidanza trigemina
Epoca media del parto 33-
Il 25% termina prime delle 32 settimane
Il 9% termina prima delle 29 settimane
Gravidanza quadrigemina
Epoca media del parto 29 settimane
elevato rischio di grave prematurità ovvero prima delle 28 settimane di gestazione